Что означают много бактерий в моче у ребенка: причины появления в анализе урины
Содержание:
- Виды бактериурии и возможные причины попадания в мочу ребенка бактерий
- Бактериурия – это
- Терапия
- Получаемые результаты
- Лейкоцитарная эстераза — первый симптом воспаления мочевыделительной системы
- Тактика ведения пациента
- Лечение бактериурии
- Возможные причины попадания бактерий в мочу
- Причины повышения бактерий в моче у ребенка
- Факторы развития бактериурии
- Бактерии в моче у детей
Виды бактериурии и возможные причины попадания в мочу ребенка бактерий
Бактерии определяют только при исследовании свежесобранной мочи с показателем выше 105 единиц в 1 миллилитре.
Выделяют три вида бактериурии: истинная, ложная и асимптомная.
Истинная бактериурия определяется в случае присутствия патогенных микроорганизмов в моче при их попадании и размножении непосредственно в органах мочевыделительной системы (почках, мочевом пузыре, мочевыводящем канале): пиелонефрите, цистите, уретрите.

Предрасполагающими факторами, которые способствуют развитию заболеваний, осложненных бактериурией, являются:
- застой мочи в результате длительного спазма или какого-либо препятствия ее оттоку: камень, соли, песок;
- обратный заброс мочи в почки или мочеточники (рефлюкс);
- стойкое снижение иммунитета;
- частые переохлаждения, стрессы;
- сопутствующие заболевания у ребенка: сахарный диабет, аутоиммунные заболевания, множественные очаги гнойной инфекции.
Ложная бактериурия возникает при попадании микробов в мочевыводящие пути, но без их последующего размножения, при хорошем иммунитете, приеме антибиотиков.
Для этих видов бактериурии характерны симптомы заболеваний, вызвавших появление возбудителей инфекции в моче.
- Пиелонефрит (воспаление лоханок почек) проявляется слабостью, ознобом, повышением температуры до 38–39 градусов), болью в поясничной области, капризностью малыша. У грудничков заболевание проявляется беспокойством, стойким снижением аппетита, срыгиваниями (до рвоты), повышением температуры без симптомов вирусной инфекции (насморка, кашля). Подробнее о пиелонефрите →
- Для цистита и уретрита чаще характерны дизурические расстройства (задержка или недержание мочи, учащение мочеиспусканий в ночное время, мочеиспускание небольшими порциями), боли и жжение при мочеиспускании, слабость, вялость, повышение температуры до 37–38 градусов, боль внизу живота с иррадиацией в промежность и/или поясницу.
- Бактерии в моче у ребенка могут быть обнаружены при инфекционно-воспалительных заболеваниях мочевыделительной системы, которые развиваются на фоне врожденных пороков почек, мочеточников и мочевого пузыря, а также половой сферы (семявыводящих протоков, яичка) или при сложных врожденных пахово-мошоночных грыжах. Своевременная диагностика врожденной патологии мочеполовой системы является важным фактором профилактики развития тяжелых инфекционно-воспалительных заболеваний, протекающих с бактериурией.
Для всех заболеваний с бактериурией характерны изменения цвета и запаха мочи (мутность, осадок), неприятный запах, слизисто-гнойные выделения из уретры.
Бессимптомная или асимптомная бактериурия (скрытая) – это наличие бактерий в моче у ребенка, но без клинических проявлений основного заболевания. Чаще всего этот симптом проявляется при диспансеризации или при обследовании ребенка или диагностика патологии других органов и систем.
Как правильно собирать мочу на анализ
Для определения возбудителя инфекционного процесса нужно правильно собрать мочу на анализ:
- Моча собирается в специальный стерильный контейнер, при необходимости забор мочи проводится стерильным катетером.
- Перед сбором мочи половые органы ребенка нужно подмыть теплой проточной водой.
- Для анализа берется средняя порция утренней мочи: малыш мочиться в горшок, затем в контейнер и последняя порция опять в горшок.
- Нужно как можно скорее доставить мочу в лаборатории – анализ желательно провести в течение получаса после сдачи.
- Перед проведением анализа не желательно принимать лекарственные препараты, особенно антибактериальные лекарственные средства и кортикостероиды.
Бактериурия – это
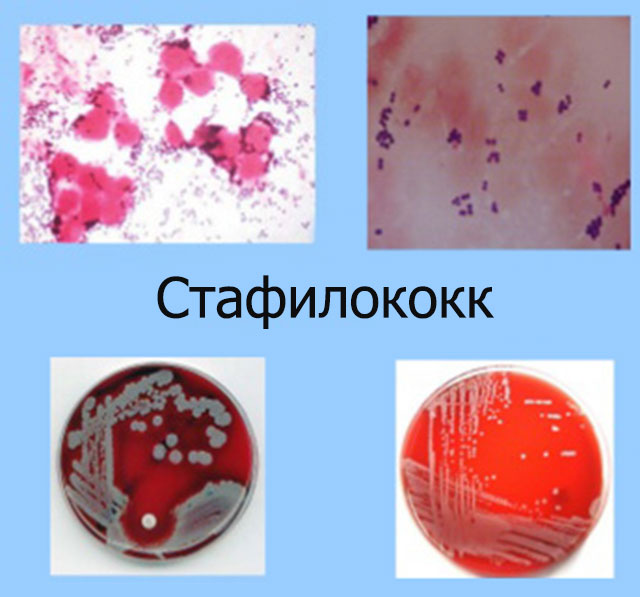
Находящиеся в моче ребенка бактерии, обнаруженные в момент диагностического обследования, носят общее название «бактериурия». Проблема провоцируется проникновением патогенных микроорганизмов – стафилококковой, стрептококковой инфекции, синегнойной или кишечной палочки, протея, клебсиеллы в мочевой пузырь, почки.
Симптоматика заболевания
Распознать болезнь сложно даже у взрослого населения. В случае атаки на детский организм, клиническая картина имеет общие симптомы, без специфических признаков. У грудного ребенка невозможно спросить о самочувствии, родители должны ориентироваться по беспокойному поведению и частому плачу.
Часто встречаемые симптомы развития бактериурии представлены:
- болезненными ощущениями в нижней части живота;
- дискомфортом и болевым синдромом в момент мочеиспусканий – у ребенка возникают проблемы при каждом позыве помочиться;
- присутствующими в урине сторонними примесями – частицами крови, гноя или слизи;
- дискомфортными ощущениями в поясничной области;
- повышенными показателями температуры тела.
При обнаружении подобных клинических признаков следует незамедлительно обратиться в участковую поликлинику на консультацию к педиатру.
Возможные причины появления бактерий в моче у ребенка
Появление патогенной микрофлоры в урине младенца является признаком воспалительно-инфекционных поражений отделов мочевыводящей системы. К распространенным причинам отклонений от нормы микробов в моче ребенка относят пиелонефрит, цистит, уретрит. Попадание болезнетворных микроорганизмов позволяет им активизироваться, провоцируя формирование инфекционного или воспалительного процесса.
Различают два пути образования болезни:
Нисходящее заражение характеризуется распространением инфекции из пораженного органа — мочевого пузыря, уретрального канала, почек.
Восходящее — регистрируется при приходе патогенов извне. У малышей до года, особенно у девочек, проблема формируется на фоне нарушения требований к ежедневной гигиене. Вредные микроорганизмы проникают в область уретры из заднего прохода.
Вторичными источниками болезни могут быть медицинские манипуляции – катетеризация, введение зонда и пр. Здоровье детей подвергается опасности при переохлаждениях, психоэмоциональной нестабильности и факторах, способствующих снижению функциональности аутоиммунной системы.
Опасность появления бактерий в моче у ребенка
Наличие бактериурии у новорожденных до 6 месяцев обусловлено несоблюдением правил гигиены, заболеваниями матери в момент беременности. Основная опасность заболевания представлена болезнями почек, вплоть до формирования недостаточной их работоспособности.
Анемические состояния возникают на фоне сильного заражения, приводящего к нарушению целостности кровеносных магистралей и последующим кровотечениям. Длительное игнорирование проблемы может поспособствовать образованию бесплодия – как у женского, так и мужского пола.
Терапия
Лечение должно начинаться с выяснения причины появления бактерий в моче. Необходимо обнаружить локализацию инфекционного процесса. Для этого используются дополнительные методы диагностики:
- Ультразвуковое исследование.
- Микционная цистография.
- Цистоскопия.
- Экскреторная урография.
- Уродинамические исследования.
Так, например, определяют наличие цистита, пиелонефрита, уретрита и тому подобное. Лечение назначают соответственно причине и симптоматике заболеваний.
Главную роль в ликвидации инфекционного процесса отводят антибиотикам. И в первую очередь врач должен руководствоваться сведениями о возбудителе и эффективности против него препарата. К тому же антибиотик должен быть безопасным и создавать высокие концентрации в органах мочеполовой системы.
На фоне высокой температуры лечение начинают с инъекционного введения антибиотиков широкого спектра действия – защищенных пенициллинов, цефалоспоринов II, III поколений с учетом чувствительности к ним возбудителя.
При отсутствии интоксикации врач может назначить препараты в таблетированной форме.
По длительности лечение не осложненного пиелонефритаа занимает в среднем 2 недели, цистита – 7 дней, при наличии почечных рефлюксов (обратного тока мочи) антибиотикотерапия будет длительной.
Необходимо тщательно соблюдать схему и дозы препарата, предложенные врачом, во избежание моментов рецидива заболевания. Есть данные, что в течение первого года после лечения у 30% девочек и 20% мальчиков заболевание возвращается.
Важно сформировать у детей правильные гигиенические привычки
Непосредственная ответственность за здоровье малыша лежит все же на родителях. Есть ряд советов, с чтобы снизить вероятность появления бактерий в моче у ребенка:
- Если это возможно, то придерживайтесь грудного вскармливания, как минимум 6 месяцев после рождения. Это поддерживает иммунную защиту ребенка и, кроме того, препятствует запору.
- Принимайте меры для снижения вероятности запора.
- Убедитесь, что ваш ребенок достаточно потребляет жидкости и регулярно мочится. Удерживание мочи создает благоприятные условия для развития бактерий в мочевыводящих путях.
- Обучайте девочек вытираться спереди назад, это поможет свести к минимуму попадание бактерий из прямой кишки в уретру.
- Избегайте белья из искусственных тканей, они способствуют росту бактерий. Вместо этого, приветствуется свободное хлопчатобумажное белье.
- Избегайте чрезмерного использования душистого мыла для подмывания ребенка, это может менять состав нормальной микрофлоры половых органов.
Возможно, на некоторое время ребенку будет рекомендовано диспансерное наблюдение. Основные его мероприятия: ежемесячный контроль анализов мочи; при пиелонефрите – функциональные пробы; регулярное измерение давления; санация очагов инфекции, коррекция питания.
Общее обследование мочи призвано диагностировать состояние не только взрослого организма, но и детей. С его помощью вовремя определяют наличие инфекций и воспалительных процессов различного характера, в основном в органах мочевыделительной системы. На основании полученных результатов назначается соответствующее лечение.
Довольно часто подобные инфекционные процессы в детском организме протекают бессимптомно, что делает их еще более опасными. Когда явных внешних признаков болезни не наблюдается или они слабовыражены, анализ мочи становится единственным эффективным способом выявить отклонения от нормы.
Именно поэтому врачи постоянно настаивают на обследовании детей периодически для профилактики. Всего единожды в год вполне достаточно, чтобы уберечь своего ребенка.
Также родителей должны обеспокоить раздражения половых органов, темный цвет урины и ее неприятный запах.
Получаемые результаты
Лейкоциты могут присутствовать в моче в небольшом количестве, это не считается патологией. Допустимое число белых клеток — до 1000 на 1 мл мочи. Лейкоциты достаточно хрупкие и в анализе мочи быстро разрушаются. Определение их не всегда является достоверным критерием тяжести заболевания.
Лейкоцитарная эстераза более стойкая. По ее количеству можно судить об уровне лейкоцитов и выраженности воспаления. Лаборанты отмечают содержание эстеразы крестиками:
- один крестик означает, что были обнаружены только следы в моче, воспаление незначительное;
- два креста свидетельствуют о содержании лейкоцитов более 1000 в 1 мл мочи, это активное воспаление;
- три креста означают значительное воспаление гнойного характера.
Одновременно с эстеразой анализ мочи выявляет другие вещества, типичные для воспалительного процесса. При пиелонефрите или цистите моча содержит сами бактерии, белок. При абсцессе может выделяться гной. Все обнаруженные примеси указываются в бланке результата анализа.
Определить, повышена ли эстераза в моче, можно только при проведении лабораторных тестов
Лейкоцитарная эстераза — первый симптом воспаления мочевыделительной системы
Лейкоцитарная эстераза по факту является ферментом, вырабатываемый лейкоцитами. Исследовать его возможно даже при разрушенных лейкоцитах, что существенно повышает точность анализа мочи. Положительный результат лейкоцитарной эстеразы говорит о присутствии в моче белых кровяных телец, что указывает на наличие воспалительного процесса в каком-либо участке мочеполовой системы.
Лейкоциты – клетки иммунной системы, уничтожающие все виды бактерий. Это белые кровяные тельца, которые поглощают бактериальные клетки, уничтожают «вредителя» своими ферментами и после чего погибают.
Лейкоцитарная эстераза – это и есть такой важный для иммунной системы человека фермент, вырабатываемый лейкоцитами.
При микроскопическом исследовании мочи нормой считается наличие от трех до пяти погибших лейкоцитов в одном поле зрения. Такое количество определяется в анализах мужчин и женщин. При повышенном содержании лейкоцитов диагностируется воспалительный процесс мочеполовой системы.
Но не всегда наличие лейкоцитарной эстеразы может свидетельствовать о протекании бактериальной инфекции. Это относится к беременным женщинам.
Организм будущей мамы включает усиленный механизм защиты будущего ребенка от разного рода инфекций. Происходит активная выработка иммунной системой лейкоцитов и, как следствие, увеличение количества таких клеток в моче выше нормы.
Показатель уровня лейкоцитарной эстеразы может быть завышен также у детей. И это абсолютно нормально.
в моче у детей
Самое большое количество лейкоцитов наблюдается в моче новорожденных детей в первые дни после рождения. До годовалого возраста нормой считается наличие восьми – девяти белых кровяных телец в поле зрения. По достижению двух лет и до юности данный показатель постепенно достигает нормы взрослого человека.
Прежде всего наличие белых кровяных телец в урине указывает на наличие бактериальной инфекции и развитие воспалительный процессов в органах мочеполовой системы.
Распространенные причины, при которых выявляется присутствие данного показателя в моче:
- воспаление мочевого пузыря (цистит), чаще возникает у женщин в силу анатомических особенностей;
- воспалительный процесс в почках (пиелонефрит), как следствие не вылеченного до конца и ставшего хроническим цистита;
- уретрит – воспаление мочеиспускательного канала, чаще болеют мужчины;
- беременность. По мере увеличения размера плода происходит деформация мочевого пузыря, возможно не полное его освобождение. Из-за застоя мочи происходит размножение болезнетворных бактерий, что и приводит к появлению лейкоцитарной эстеразы;
- мочекаменная болезнь, травмы почек;
- усиление работы гормональной системы.
Встречаются случаи ложного появления лейкоцитов в урине из-за несоблюдения гигиены при заборе мочи и несвоевременной доставке исследуемой жидкости в лабораторию. Анализ необходимо сделать в течение трех часов после сбора материала.
Методы диагностики
При обращении пациента, врач берет во внимание жалобы на состояние, изучает общую клиническую картину и делает назначение для проведения ряда лабораторных исследований
В каждом случае перечень мероприятий по диагностике заболевания специалист назначает индивидуально, исходя из жалоб и предварительного анализа.
Тактика ведения пациента
Повсеместное назначение антибиотиков для лечения бактериурии не обоснованно и может привести к таким осложнения как:
- 1Увеличение частоты инфекций с участием микроорганизмов, устойчивых к антибактериальной терапии;
- 2Развитие нежелательных реакций (в том числе антибиотико-ассоциированной диареи);
- 3Реинцицирование организма устойчивой к антибиотикам флорой;
- 4Токсическое поражение внутренних органов.
Согласно российским и европейским урологическим рекомендациям, лечение ББ рекомендовано ТОЛЬКО у отдельных групп населения, к которым относятся:
- 1Беременные женщины (Ib, рекомендательность А);
- 2Лица с планируемой резекцией (трансуретрально) предстательной железы (Ib, рекомендательность А);
- 3Лица с другими планируемыми травматическими урологическими вмешательствами (IIа, рекомендательность В);
- 4Женщины с сохраняющейся более 48 часов катетер ассоциированной бактериурией (в данном случае необходимо рассмотреть вероятность назначения короткого курса антибиотикотерапии) — IIа, рекомендательность В).
Выбор лекарственного препарата производится после определения чувствительности патогена к антибиотикам. Данное исследование непременно сопровождает бакпосев мочи.
3.1. Особенности лечения беременных
Выбор антибактериального препарата для лечения бактериурии у беременной женщины напрямую зависит от степени прохождения его через плаценту, которая ограничивает негативное влияние на плод.
Среди антибиотиков, используемых при беременности, наиболее часто используемыми и безопасными являются В-лактамы (пенициллины, цефалоспорины, карбапенемы и монобактамы).
Предпочтительнее использовать антибиотики с узким спектром противомикробной активности, что обеспечивает меньшее негативное влияние на состояние микрофлоры кишечника, а значит реже приводит к развитию антибиотико-ассоциированной диареи.
Выбор схемы терапии для лечения при беременности:
- 1Препарат выбора – фосфомицин 3 г однократно (желательно на ночь). Фосфомицин обладает высокой клинической активностью относительно большинства уропатогенов. Достаточная для обеспечения антимикробного эффекта концентрация антибиотика в моче сохраняется в течение 3 суток после приема. Доказано, что даже однократный прием фосфомицина при бессимптомной бактериурии эквивалентен 7-дневном приему амоксициллина клавуланата. Если концентрация возбудителей изначально имеет высокую степень, то возможно повторное введение препарата через 24 часа. Более длительный прием фосфомицина не рекомендован, что ограничивает его применение при пиелонефрите;
- 2Альтернативные препараты – амоксициллина клавуланат, цефуроксим аксетил, нитрофурантоин. Препараты назначаются перорально в стандартных дозировках курсом на 7 дней.
Такой подход к терапии трудно назвать оптимальным. Основными ошибками служат:
- 1Назначение лекарственных средств с отсутствием доказанной эффективности (БАДы, травяные сборы);
- 2Назначение антибиотиков с уровнем резистентности к ним возбудителей урологических инфекций более 20%;
- 3Назначение опасных для развития плода антибиотиков (например, фторхинолоны).
3.2. Бессимптомная бактериурия у детей
Данная патология в детском возрасте встречается крайне редко, преимущественно среди детей с врожденными аномалиями развития мочевых путей.
Может обнаруживаться у 30% больных находящихся на гемодиализе. Это связано с уменьшением диуреза, что способствует размножению бактерий.
Бактерии в моче у ребенка без симптомов инфицирования урологического тракта могут обнаруживаться при неправильном сборе материала с использованием нестерильных емкостей (например, моча из горшка, в нестерильный контейнер).
Основными признаками загрязнения исследуемого материала является:
- 1Выделение более, чем одного вида бактерий в анализе мочи.
- 2Наличие признаков загрязнения (вагинальные эпителиальные клетки, фекалии и др.).
При подозрении на контаминацию материала бактериями извне (с кожи промежности, нестерильная тара) анализ мочи следует повторить.
Для определения тактики ведения ребенка с бактериурией требуется сбор дополнительной информации.
Спорным является вопрос о терапии у детей с сахарным диабетом, иммунодефицитом, а также с планируемым проведением инвазивных урологических процедур. В данных случаях случаях вопрос о проведении антибактериальной терапии решается индивидуально лечащим врачом.
Лечение бактериурии
При диагностировании гнойно-воспалительных болезней почек, мочеточников, уретры или мочевого пузыря необходимо назначение своевременного и правильного лечения, которые должен подбирасть специалист: нефролог или уролог, с коррекцией терапии, с комплексным обследованием и консультациями узких специалистов (при наличии сопутствующих заболеваний).
Терапия этого симптома зависит от его причины, клинических проявлений основного заболевания, тяжести течения и возбудителя инфекции.
При легком течении заболевания со скрытой бактериурии лечение назначается в виде курсового приема антибиотиков, противовоспалительных препаратов, мягких диуретиков (чаще используются фитопрепараты – Канефрон, Цистон, Уролесан), антигистаминных лекарственных средств, растительных адаптогенов.
При среднетяжелом и тяжелом течении болезней лечение проводится в специализированном стационаре и под динамическим наблюдением лечащего врача с контролем лабораторных показателей крови и мочи.
Что нужно делать родителям и чего делать нельзя
При обнаружении бактерий в моче у ребенка, прежде всего, необходимо определить причину бактериурии, которая в большинстве случаев является только симптомом инфекционно-воспалительного заболевания почек, уретры, мочевого пузыря.
Важно помнить, что для определения микроорганизма нужно правильно собрать мочу в стерильный контейнер и провести анализ в течение получаса после мочеиспускания (свежая моча). Нельзя заниматься самолечением – прием любых лекарственных препаратов, особенно антибиотиков и гормональных средств, может вызвать изменение показателей мочи
Нельзя заниматься самолечением – прием любых лекарственных препаратов, особенно антибиотиков и гормональных средств, может вызвать изменение показателей мочи.
Родителям необходимо помнить, что наличие патогенной микрофлоры в моче ребенка считается показателем развития гнойно-воспалительных заболеваний, поэтому нельзя применять любые тепловые процедуры (ванны, компрессы) – они вызывают прогрессирование гнойных заболеваний и их осложненное течение (пиелит, бактериальный сепсис).
В 25–30% случаев бактериурия развивается при длительной задержке мочи в результате различных причин, поэтому родители должны следить за регулярностью мочеиспусканий у малыша, устранить все предрасполагающие факторы, способствующие развитию дизурических расстройств (стресс, нормализация питьевого режима и диеты, чтобы исключить развитие дисметаболических нарушений и отложения солей).
Также важным фактором в развитии бактериурии у девочек — считается восходящее заражение при несоблюдении личной гигиены, что связано с анатомо-физиологическими особенностями мочеиспускательного канала и его взаиморасположения с половыми органами и прямой кишкой.
Устранение этих факторов – приводит к полному излечению и устранению бактериурии без медикаментозного лечения (при отсутствии диагностических признаков инфекционно-воспалительных процессов в органах мочевыделительной системы после полного и комплексного обследования ребенка).
Появление бактерий в моче у ребенка считается важным диагностическим признаком серьезных заболеваний, поэтому при обнаружении любых возбудителей инфекционного процесса необходимо провести дополнительные инструментальные обследования и полностью соблюдать все назначения специалиста, а также устранить факторы, предрасполагающие попаданию патогенной микрофлоры и прогрессирование гнойно-воспалительного процесса у малыша.
Как собрать мочу у малышей с помощью мочеприемника
Советуем почитать: Действительно ли подгузники вредны для репродуктивной системы мальчиков?
Автор
Ольга Сазонова
Педиатр
Закончила Луганский государственный медицинский университет по специальности педиатрия. Стаж работы по специальности – 20 лет. Сейчас работает детским эндокринологом. Разбирается в вопросах гинекологии и беременности, психологии. Все статьи автора
Мне нравится!
Возможные причины попадания бактерий в мочу
Выделяют 2 основных способа заражения:
- Восходящий. Является следствием несоблюдения гигиенических норм. Малыша не подмывают регулярно или делают это неправильно. При этом кишечные палочки и другие бактерии из фекалий проникают в уретру. Также инфицирование происходит во время некоторых медицинских манипуляций (катетеризация, взятие мазка, цистоскопия), если санитарные правила были нарушены.
- Нисходящий. Микроорганизмы проникают в мочу непосредственно из очага воспаления в мочеполовой системе. Это происходит при пиелонефрите, нефрите, уретрите, цистите. При подобных заболеваниях часто наблюдается застой мочи в мочевом пузыре. В этом случае микроорганизмы начинают дополнительно размножаться непосредственно в ней.
Причины воспалительного процесса:
- снижение иммунитета (особенно на фоне протекающей простуды);
- переохлаждение;
- повторное инфицирование.
Повторное инфицирование предполагает, что в организме уже протекает воспалительный процесс в другой системе. По общему кровотоку патогенный возбудитель попадает в почки или далее по каналам.
Причины повышения бактерий в моче у ребенка
Бактерии определяют только при исследовании свежесобранной мочи с показателем выше 105 единиц в 1 миллилитре.
Выделяют три вида бактериурии: истинная, ложная и асимптомная.
Истинная бактериурия определяется в случае присутствия патогенных микроорганизмов в моче при их попадании и размножении непосредственно в органах мочевыделительной системы (почках, мочевом пузыре, мочевыводящем канале): пиелонефрите, цистите, уретрите.

Предрасполагающими факторами, которые способствуют развитию заболеваний, осложненных бактериурией, являются:
- застой мочи в результате длительного спазма или какого-либо препятствия ее оттоку: камень, соли, песок;
- обратный заброс мочи в почки или мочеточники (рефлюкс);
- стойкое снижение иммунитета;
- частые переохлаждения, стрессы;
- сопутствующие заболевания у ребенка: сахарный диабет, аутоиммунные заболевания, множественные очаги гнойной инфекции.
Ложная бактериурия возникает при попадании микробов в мочевыводящие пути, но без их последующего размножения, при хорошем иммунитете, приеме антибиотиков.
Для этих видов бактериурии характерны симптомы заболеваний, вызвавших появление возбудителей инфекции в моче.
- Пиелонефрит (воспаление лоханок почек) проявляется слабостью, ознобом, повышением температуры до 38–39 градусов), болью в поясничной области, капризностью малыша. У грудничков заболевание проявляется беспокойством, стойким снижением аппетита, срыгиваниями (до рвоты), повышением температуры без симптомов вирусной инфекции (насморка, кашля). Подробнее о пиелонефрите →
- Для цистита и уретрита чаще характерны дизурические расстройства (задержка или недержание мочи, учащение мочеиспусканий в ночное время, мочеиспускание небольшими порциями), боли и жжение при мочеиспускании, слабость, вялость, повышение температуры до 37–38 градусов, боль внизу живота с иррадиацией в промежность и/или поясницу.
- Бактерии в моче у ребенка могут быть обнаружены при инфекционно-воспалительных заболеваниях мочевыделительной системы, которые развиваются на фоне врожденных пороков почек, мочеточников и мочевого пузыря, а также половой сферы (семявыводящих протоков, яичка) или при сложных врожденных пахово-мошоночных грыжах. Своевременная диагностика врожденной патологии мочеполовой системы является важным фактором профилактики развития тяжелых инфекционно-воспалительных заболеваний, протекающих с бактериурией.
Для всех заболеваний с бактериурией характерны изменения цвета и запаха мочи (мутность, осадок), неприятный запах, слизисто-гнойные выделения из уретры.
Для определения возбудителя инфекционного процесса нужно правильно собрать мочу на анализ:
- Моча собирается в специальный стерильный контейнер, при необходимости забор мочи проводится стерильным катетером.
- Перед сбором мочи половые органы ребенка нужно подмыть теплой проточной водой.
- Для анализа берется средняя порция утренней мочи: малыш мочиться в горшок, затем в контейнер и последняя порция опять в горшок.
- Нужно как можно скорее доставить мочу в лаборатории – анализ желательно провести в течение получаса после сдачи.
- Перед проведением анализа не желательно принимать лекарственные препараты, особенно антибактериальные лекарственные средства и кортикостероиды.
Превышенный уровень бактерий в моче у ребенка чаще всего наблюдается при инфекциях или патологиях органов мочеотделительной системы.
Плохая моча — частая проблема малышей дошкольного возраста. Причина — нерегулярность опорожнения мочевого пузыря. Возникает при страхе, стрессе. Симптом бактериурии сопровождает инфекционные болезни органов мочевыделения, половой сферы. Попадание микробов происходит восходящим, нисходящим и гематогенным путем. Нефрологи выделили причины, из-за которых в детском возрасте повышены бактерии мочевой жидкости:
- нефрит;
- ИМВП;
- цистит;
- уретрит;
- вульвит;
- баланопостит;
- проктит;
- геморрой;
- нарушения правил личной гигиены;
- купание в загрязненной воде;
- уменьшение потребления жидкости;
- нарушение правил забора;
- прием медикаментов.
Факторы развития бактериурии
Проявлению бактерий в моче способствуют следующие факторы:
- понижение иммунитета (часто проявляется у детей в результате болезни и у женщин при беременности);
- остаточные явления после перенесенных венерических и других заболеваний, передающихся половым путем;
- неправильный уход и несоблюдение правил интимной гигиены;
- беспорядочная половая жизнь и постоянная смена партнеров;
- наличие хронических патологий мочеполовой системы и сахарного диабета.
Для определения причины явления и подбора методов, которыми будет осуществляться дальнейшее лечение, производится бактериологический посев. Он помогает выявить вид микроорганизмов и их реакцию на воздействие антибиотиков.
Особенности бактериурии у беременных
Анализы, которые постоянно сдаются в период беременности, нередко показывают наличие бактерий в моче. Это касается даже тех беременных, которые никогда не страдали бактериурией до этого. Основных причин развития этого заболевания у будущих мамочек три:
- Постоянно увеличивающаяся матка – это норма для периода беременности. Однако с каждым месяцем на почки оказывается все большее давление, которое препятствует их нормальной работе.
- В организме беременных создается особая среда, которая должна идеально подходить для вынашивания ребенка. При этом у самой женщины могут случаться застои в мочевом пузыре, а это значит, что возможно ускоренное развитие микроорганизмов.
- Гормональные изменения происходят у всех беременных. Смена гормонального фона является еще одной причиной появления бактерий в моче.

При выявлении отклонений в анализах необходимо безотлагательно начинать лечение, поскольку развитие в период беременности инфекционных заболеваний, в частности, пиелонефрита, может повлечь за собой преждевременные роды.
Бактериурия у детей
У детей в моче содержится меньше бактерий по сравнению со взрослыми, имеющими постоянные половые контакты. По этой же причине риск выявления бактерий у грудничка и ребенка до шести лет крайне мал. Основными причинами развития бактериурии у детей дошкольного возраста являются следующие:
- несоблюдение правил личной интимной гигиены;
- наличие у ребенка травм половых органов;
- купание грудничка в водоемах сомнительной чистоты.
В младшем школьном возрасте появление бактерий в моче у детей встречается так же редко, а вот в юношеском периоде нужно уделить этому вопросу отдельное внимание. Помимо начала половой жизни, у многих из них появляется непреодолимое желание следовать всем модным тенденциям. Порой родителям бывает сложно отговорить ребенка надевать модную кофту или брюки, открывающие низ живота
Порой родителям бывает сложно отговорить ребенка надевать модную кофту или брюки, открывающие низ живота
Если летом с этим и можно смириться, то с наступлением первых холодов очень важно оградить детей от переохлаждения мочеполовых органов

Распознать бактериурию у детей непросто, особенно если она протекает без явных симптомов. Присмотритесь, нет ли у ребенка одного из опасных проявлений. К таким настораживающим симптомам относятся ноющие болевые ощущения внизу живота, которые проявляются или усиливаются при мочеиспускании. Если диагностика при этом не показывает наличия бактерий в моче, делается анализ на количество лейкоцитов
Привлечь внимание должно также наличие примесей в моче. Самостоятельно что-либо делать в таком случае не нужно. Обратитесь в поликлинику, где для вашего ребенка подберут подходящее лечение
Обратитесь в поликлинику, где для вашего ребенка подберут подходящее лечение.
Бактерии в моче у детей
Разнообразные микробы присутствуют в организме любого ребенка, и это нормально, если они в допустимом количестве. Большая часть из них абсолютно безвредна, но есть и такие, которые при ослаблении иммунитета способны вызвать нарушения и спровоцировать развитие системной инфекции.
Такое состояние называют бактериурией, и она требует медицинского вмешательства. Существует даже таблица и расшифровка, в которой указаны допустимые показатели мочи для разных возрастов.
Избыток бактерий – это признак инфекционного воспаления в мочевыделительной системе: почках, мочевом пузыре или в мочеточнике. Медлить при выявлении таких патологий нельзя.
У детей бактерии в небольшом количестве присутствуют в мочевом пузыре и мочевыводящих каналах. Это норма, но вот в мочеточнике их не бывает никогда. Если они туда попали, это подтверждает развитие серьезных и опасных для здоровья нарушений.
Присутствие непатогенных, болезнетворных и условно-патогенных микроорганизмов в моче становится причиной развития воспалительных процессов под влиянием внешних факторов. Как только организм слабеет, иммунитет не защищает его от переохлаждения, травмы, развития заболеваний, микробы активизируются и начинают интенсивно размножаться.