Гипоксемия
Содержание:
Causes of Hypoxaemia
Some of the respiratory causes of hypoxaemia are:
- Pneumonia: is caused by an infection which can start off as a lower respiratory tract infection, which when untreated can cause consolidation and significant sputum retention. Due to the lobe consolidation, the lungs are not adequately ventilated.
- Pulmonary embolus (PE): is a blockage of an artery in the lungs by a clot that has moved from elsewhere in the body through the bloodstream (embolism). Symptoms of a PE may include shortness of breath and chest pain, particularly on inspiration.
- Pulmonary fibrosis: describes a collection of diseases which lead to interstitial lung damage and ultimately fibrosis and loss of the elasticity of the lungs. It is a chronic condition characterised by shortness of breath. The lung tissue becomes thickened, stiff and scarred over a period of time. The development of scar tissue is called fibrosis. As the lung tissue becomes scarred and thicker, the lungs start to lose their ability to transfer oxygen into the bloodstream.
- Pulmonary oedema: occurs when fluid accumulates in the alveoli of the lungs causing an increased work of breathing. This fluid accumulation interferes with gas exchange and can cause respiratory failure.
- Chronic respiratory conditions: such as COPD or CF
- Distended abdomen, e.g. pancreatitis, ascites. This prevents the diaphragm from descending which reduces the surface area for gas exchange.
Что такое гипоксия
Гипоксия означает, что мало кислорода приходит к клеткам, а значит, и недостаточно образуется энергии для работы. Возможна легкая, умеренная и тяжелая формы, а также критическое гипоксическое состояние. Причины – низкое содержание газа в воздухе, нарушение проникновения в кровь через легкие, снижение гемоглобина, сердечная недостаточность, отравления. У плода возникает при заболеваниях матери, патологии плаценты.
Гипоксические состояния
Гипоксическое состояние – это кислородное голодание. Оно может охватывать весь организм (например, дыхательная, сердечная недостаточность) или бывает местным (затруднен приток крови по одной артерии). Недостаток кислорода приводит к тому, что мало образуется энергии в клетках, поэтому орган или все системы не могут работать с нужной силой.
Наиболее чувствителен к гипоксии головной мозг. Если всего на 5-7 минут остановить поступление воздуха, то запускается нарастающий процесс гибели клеток («мозговое цунами»). Когда пройдена точка невозврата, то даже при полной подаче кислорода полностью восстановить мозговые ткани не получится.
Гипоксический синдром – это не отдельное заболевание, а проявление большого количества разных патологий. Он возможен еще до рождения ребенка (внутриутробный), затем на всем протяжении жизни у детей и взрослых его риск сохраняется. Симптомы и последствия зависят от тяжести гипоксии (см. таблицу).
| Степень тяжести | Симптомы | Последствия |
| Легкая | Частый пульс и одышка при физической нагрузке | При дозированных нагрузках устойчивость к дефициту кислорода растет |
| Умеренная | Тахикардия, затрудненное дыхание в покое, головная, сердечная боль | Страдает работа головного мозга и внутренних органов |
| Тяжелая | Сонливость, оглушенность, потеря сознания, судороги, неритмичное дыхание | Есть риск перехода в коматозное состояние, при своевременной медицинской помощи обратима |
| Критическая | Кома, нет реакции на внешние раздражители | При прогрессировании необратимое угасание функций мозга и смерть |
Причины появления
Факторами, которые провоцируют общую гипоксию, могут быть:
- внешние – мало кислорода в воздухе (высокогорье, загрязненность, высотная болезнь, избыток углекислого газа в закрытом помещении, пребывание в шахте);
- дыхательные – хронические воспаления бронхов, легких, сдавление трахеи, удушение, попадание инородных тел, воды, опухоль, нарушающая движение воздуха, спайки и выпот в окололегочную полость, мешающие легким расширяться, травмы груди, закупорка легочных сосудов (тромбоэмболия), отек легких;
- сердечные – снижение выброса крови из-за порока сердца, расширения полостей и ослабления сердечной мышцы (дилатационная кардиомиопатия), инфаркт, тампонада (выпот в околосердечной сумке), нарушения ритма;
- гематологические (болезни крови) – нехватка гемоглобина и эритроцитов (анемия), тромбоз, кровопотеря, лейкоз (рак), отравление угарным газом, ядами, разрушающими эритроциты;
- сосудистые – закупорка холестериновой бляшкой, спазм, гипертония, гипотония, воспаление (васкулит), врожденные аномалии развития (мальформации), обменные и токсические повреждения (диабетическая ангиопатия), внутрисосудистое свертывание крови;
- мозговые – нарушение работы дыхательного центра (инсульт, опухоль, травма, инфекция, отравление);
- снижение объема циркулирующей крови – обезвоживание, кровотечение;
- обменные – сахарный диабет, ожирение;
- недостаточное поступление железа с продуктами питания, гиповитаминоз, голодание, употребление алкоголя, наркотических препаратов;
- самоотравление организма при почечной недостаточности, печеночной, опухолях;
- болезни щитовидной железы, гипофиза.
Внутриутробная гипоксия плода
На ранних сроках беременности нехватка кислорода нарушает развитие плода, это может проявиться в:
- отставании в росте;
- появлении аномалий строения органов;
- поражении нервной системы;
- ослаблении организма ребенка.
Вероятность внутриутробного кислородного голодания высокая при наличии у матери болезней:
- сердца и сосудов – гипертония, пороки клапанов, перегородок сердца, крупных артерий, аорты;
- анемии;
- зависимость от никотина, алкоголя, наркотиков;
- почек – пиелонефрит, гломерулонефрит, поликистоз;
- дыхательной системы – хронические воспаления, бронхиальная астма;
- сахарный диабет;
- токсикоза, угрозы выкидыша, перенашивание;
- плаценты – недостаточность кровообращения, отслоение.
Тяжелые формы гипоксии бывают при обвитии пуповины, родовых травмах. Повлиять на дыхательную функции могут болезни крови плода, нарушение развития органов, инфекции, несовместимость крови по резус-фактору с материнской.

Особенности гиперкапнии в условиях авиационного и космического полета
У летчика Г. маловероятна, т. к. небольшой объем вредного пространства кислородных масок, умеренная физ. активность экипажа в полете, относительная непродолжительность полета исключают накопление углекислого газа во вдыхаемом воздухе. При неисправностях систем вентиляции летчик может воспользоваться аварийной системой кислородного питания и прекратить полет.
Большая потенциальная опасность возникновения Г. существует в космическом полете вследствие возможности накопления углекислого газа в атмосфере кабины или в гермошлеме скафандра при неисправности кислородно-дыхательной аппаратуры (см.). Однако некоторый избыток углекислого газа в кабине может допускаться программой полета из соображений экономии веса, габаритов и энергоснабжения системы жизнеобеспечения, а также с целью усиления регенерации кислорода и профилактики гипокапнии (см.) и др. Но программами современных полетов никаких повышений концентрации углекислого газа сверх применяемых физиологических пределов не допускается (1% — для дней полетов и 2—3% — для часов полета).
Если нарастание концентрации углекислоты до токсического уровня происходит в течение нескольких минут (или часов), у человека развивается состояние острой Г. Длительное пребывание в атмосфере с умеренно повышенным содержанием газа приводит к хрон. Г. Расчеты показывают, что при выходе из строя ранцевой системы поглощения углекислого газа в космическом скафандре во время работы космонавта на поверхности Луны токсический уровень углекислого газа в гермошлеме будет достигнут за 1 — 2 мин.
В кабине космического корабля типа «Аполлон» с тремя космонавтами, выполняющими обычную для них работу, это может произойти более чем за 7 час. после полного отказа системы регенерации. В обоих случаях возможно возникновение острой Г. При меньших неполадках в работе системы поглощения углекислого газа в длительных полетах создаются предпосылки для развития хрон. Г.
Г. в космическом полете чревата тяжелыми осложнениями и в связи с «обратным» действием углекислоты (клин, симптомы ее противоположны прямому действию), т. к. после перевода дыхания на нормальную газовую смесь нарушения в организме часто не только не ослабевают, но даже усиливаются.
Содержание углекислого газа в пределах 0,8—1% (6—7,5 мм рт. ст.) можно считать допустимым уровнем для кратковременного и длительного пребывания как в кабине, так и в гермошлеме. Если космонавту предстоит в течение нескольких часов работать в скафандре, то содержание углекислого газа в гермошлеме не должно превышать 2% (15 мм рт. ст.); хотя у космонавта несколько снижается работоспособность (появляются одышка и утомление), работа может быть выполнена в полном объеме.
При содержании углекислого газа во вдыхаемом воздухе до 3% (22,5 мм рт. ст.) космонавт может выполнять легкую работу в течение нескольких часов, однако при этом наблюдается выраженная одышка, головная боль и другие симптомы; поэтому повышение содержания углекислого газа в гермошлеме скафандра или в кабине до 3% и более необходимо рассматривать как ситуацию, подлежащую немедленному устранению.
Библиография: Бреслав И. С. Восприятие дыхательной среды и газопреферендум у животных и человека, Л., 1970, библиогр.; Голодов И. И. Влияние высоких концентраций углекислоты на организм, Л., 1946, библиогр.; Шаров С. Г., и др. Искусственная атмосфера кабин космических кораблей, в кн.: Космич. биол, и мед., под ред. В. И. Яздошского, с. 285, М., 1966; Иванов Д. И. и Хромушкин А.И. Системы жизнеобеспечения человека при высотных и космических полетах, М., 1968; Коваленко Е. А. и Черняков И. Н. Кислород тканей при экстремальных факторах полета, М., 1972; Маршак М. Е. Физиологическое значение углекислоты, М., 1969# библиогр.; Основы космической биологии и медицины, под ред. О. Г. Газенко и М. Кальвина, т. 2, кн. 1, М., 1975, Кэмпбелл Э. Д. М. Дыхательная недостаточность, пер. с англ., М., 1974, библиогр.; Сулимо-Самуйлло 3. К. Гиперкапния, Л., 1971. Физиология в космосе, пер. с англ., Кн. 1—2, М., 1972; Вusbу D. E. Space clinical medicine, Dordrecht, 1968.
Симптомы
На ранних этапах развития гипоксемии появляются признаки:
- сонливость;
- увеличение артериального давления и сердцебиения;
- учащение дыхания;
- слабость;
- расширение сосудов;
- бледность кожи;
- головокружение.
На поздних стадиях симптомы усиливаются:
- бессонница;
- отёчность ног;
- синеватый оттенок кожи;
- одышка;
- тремор конечностей;
- обмороки;
- ухудшение памяти;
- тахикардия;
- тревожность.
Признаки гипоксемии у детей
В детском возрасте проявления болезни развиваются быстрее — у ребёнка потребление кислорода выше, чем у взрослых. Характерные признаки:
- неритмичное дыхание — пауза достигает 15–20 секунд;
- уменьшение двигательной активности;
- изменение поведения: агрессия, тревожность;
- угнетение сосательного рефлекса у маленьких детей.
При появлении симптомов необходимо быстро обнаружить причину, так как велика вероятность наступления дыхательной недостаточности, поражения головного мозга и развития комы.
Заболевание у беременных и плода
Признаки гипоксемии у беременных схожи с проявлениями у взрослых пациентов. Однако изменяется поведение плода, в результате чего у женщины возникают неприятные ощущения в нижней части живота, а движения ещё неродившегося ребёнка уменьшаются.
После родов у новорождённого малыша, перенёсшего гипоксемию, имеются симптомы:
- отсутствие крика или его ослабление;
- уменьшение частоты сокращений сердца — меньше 100 ударов в минуту;
- снижение тонуса мышц — младенец не может удерживать конечности;
- синеватый или бледный оттенок кожи.
Осложнённая гипоксемия
Гипоксемия первой степени и второй степени тяжести течения болезни довольно хорошо поддается терапевтическому лечению.
Если не наступило своевременное медикаментозное лечение, тогда гипоксемия принимает осложненную форму заболевания.
Последствия могут быть такими патологиями в организме:
- Заболевание головного мозга — энцефалопатия;
- Низкое артериальное давление — гипотония;
- Кровоизлияние в головной мозг — инсульт;
- Отечность легких;
- Не ритмичные сокращения сердечной мышцы — аритмия;
- Судороги мышечные.
Осложнённая гипоксемия у плода:
- Задержка в формировании организма — внутриутробно;
- Летальный исход ребенка в момент прохождения по родовым путям или же сразу после момента рождения;
- Преждевременные роды с осложнениями при родовом процессе;
- Отставание от своего возраста в развитии: физическом и умственном.
Гипоксемия у плода в острой форме, может спровоцировать осложнения, впредь до летального исхода, потому, что при такой гипоксемии развивается гипоксемическая кома.
Диагностика
Диагноз «гипоксемия» врачи ставят исходя из жалоб пациента, данных его визуального осмотра, а также результатов следующих методов диагностики:
- Газовый анализ крови, который позволяет измерить напряжение кислорода в крови после лечебных мероприятий.
- Электролитный анализ крови, с помощью которого можно определить наличие хронической гипоксемии.
- Общий анализ крови, дающий понятие о содержании гемоглобина.
- Пульсоксиметрия — измерение концентрации кислорода в крови с помощью специального прибора
- Рентген лёгких, позволяющий исключить бронхо-лёгочные заболевания.
- Электрокардиограмма и УЗИ сердца, дающие понятие о работе сердца и наличии его пороков.
Пульсоксиметр позволяет быстро измерить содержание кислорода в крови
Эти методы позволяют выявить дефицит кислорода в крови у взрослых, детей и младенцев. Для определения гипоксемии плода пользуются следующими способами:
- подсчёт количества движений плода;
- прослушивание сердцебиения: при наличии патологии учащённый ритм чередуется с замедленным;
- УЗИ: несоответствие размеров и веса плода сроку беременности является свидетельством нехватки кислорода;
- допплерометрия: начиная с 18 недели беременности УЗИ сосудов даёт возможность диагностировать патологии кровотока пуповины и плаценты;
- амниоскопия, или визуальное исследование плодного пузыря: если воды оказываются мутными или зелёными — это свидетельство того, что малыш в утробе страдает, необходимо срочное родоразрешение.
Основу диагностики составляют жалобы больного, его осмотр лечащим доктором и анализ результатов обследования.
Исследование состояния пациента включает в себя:
- анализ крови на соотношение газов, то есть измерение количества О2 в крови после лечебных процедур;
- электролитный анализ, определяющий наличие в легких хронических заболеваний;
- общий анализ крови, отражающий количество гемоглобина;
- замер уровня крови с помощью уникального прибора;
- проведение рентгена для исключения бронхо-легочных заболеваний;
- ЭКГ и ультразвуковое исследование сердца для выявления нарушений в его работе и наличия врожденных аномалий.
- анализ крови на соотношение газов, то есть измерение количества О2 в крови после лечебных процедур; электролитный анализ, определяющий наличие в легких хронических заболеваний; общий анализ крови, отражающий количество гемоглобина; замер уровня крови с помощью уникального прибора; проведение рентгена для исключения бронхо-легочных заболеваний; ЭКГ и ультразвуковое исследование сердца для выявления нарушений в его работе и наличия врожденных аномалий.
Лечение гиперкапнии и гипоксемии проводится параллельно, но существует разница в терапевтических мероприятиях. Любые назначения по приему медикаментов должны делаться лечащим врачом. Специалисты рекомендуют в процессе приема препаратов проводить лабораторные исследования для контроля состава крови.
Лечением, подходящим для обоих состояний является:
- вдыхание смеси газов с повышенным содержанием О2, а иногда и чистого кислорода (схема лечения разрабатывается и контролируется доктором с учетом происхождения заболевания); искусственная вентиляция легких, которая используется даже в состоянии комы у пациента; антибиотики, бронхолитики, мочегонные средства; лечебная физкультура, массаж грудного отдела.
Проводя лечение гипоксии, следует учитывать причины ее возникновения. Специалисты рекомендуют начинать терапию с устранения именно этих проблем. Влияние негативных факторов на развитие гиперкапнии и гипоксемии советуют свести к минимуму.
Обсуждение результатов
В обеих группах вдыхание гипероксической смеси вызывало до-стоверное увеличение оксигенации крови и уменьшение амплитуды пуль¬совых волн плетизмограмм. Во 2-й группе достоверно уменьшился осцилляторный индекс.
При неизменном пульсе и той же величине артериального давления уменьшение амплитуды пульсовых волн плетизмограмм и осциллятор-ного индекса можно отнести за счет повышения тонуса артериальных сосудов. Таким образом, усиление оксигенации крови привело у боль-ных с нормальным артериальным давлением к достоверному повыше-нию тонуса периферических артерий. Во 2-й группе при вдыхании ги-пероксической смеси снизилось боковое систолическое и максимальное артериальное давление, что должно также привести к уменьшению амплитуды пульсовых волн плетизмограмм, поэтому уменьшение пуль-совых волн плетизмограмм и осцилляторного индекса во 2-й группе нельзя объяснять только повышением тонуса периферических артерий.
Вдыхание гипоксической смеси в обеих группах больных привело к достоверному уменьшению оксигенации крови и увеличению амплитуды пульсовых волн плетизмограмм. Во 2-й группе достоверно увели-чился осцилляторный индекс. При неизменных частоте пульса и величине артериального давления увеличение амплитуды пульсовых волн плетизмограмм и осиилляторного индекса можно связать с уменьшением тонуса артериальных сосудов. Таким образом, уменьшение оксигенаини крови привело в обеих группах к снижению тонуса периферических артерий, а во 2-й группе и к снижению тонуса крупных артериальных стволов (a. brachialis). Достоверное уменьшение бокового систолического давления во 2-й группе, по-видимому, не сказалось на величине ампли¬туды пульсовых волн плетизмограмм и осцилляторного индекса, так как не изменилось пульсовое давление.
Постепенно нарастающая умеренная гипоксия хорошо переноси-лась даже больными с относительно тяжелым течением заболевания и не вызывала отрицательных явлений, тогда как умеренная гипероксия, рекомендуемая при оксигенотерапии (повышение концентрации O2 во вдыхаемом воздухе до 40–60%), вызвала у 11 человек отрицательные явления: у 9 типичный приступ стенокардии (5 из 1-й группы и 4 из 2-й), у 1 головную боль (из 1-й группы) и у 1 головокружение (из 2-й группы). По времени эти явления совпадали с уменьшением амплитуды пульсовых волн плетизмограмм и осцилляторного индекса и мо-гут быть связаны с повышением тонуса (сужением) сосудов соответст-вующих областей в ответ на повышение концентрации кислорода во вдыхаемом воздухе и артериальной крови, что подчеркивалось и дру-гими авторами (Т. Ю. Либерман; Guz с соавторами).
Сосудосуживающее действие при увеличении концентрации кисло-рода в крови может преобладать над дополнительным насыщением крови кислородом и привести к суммарному уменьшению притока кис-лорода к тканям, что в свою очередь может усилить кислородное го-лодание тканей у некоторых больных, вызвать указанные выше симпто-мы и нередко встречающийся отрицательный эффект оксигенотерапии (до 8%, по данным Ф. Я. Примака).
Лечение
Лечебные мероприятия при возникновении гипоксемии должны быть направлены на устранение причины, приведшей к опасному состоянию.
Общие рекомендации
Если у пациента развилась гипоксемия средней или тяжёлой степени, то его лечение должно проходить в условиях стационара. Больному показан постельный режим, полноценный сон. При развитии осложнений и остановке дыхания проводят интубацию трахеи и подключают аппарат искусственной вентиляции лёгких.
При гипоксемии у новорождённого сразу после родоразрешения проводят санацию верхних дыхательных путей электроотсосом, при отсутствии дыхания — интубируют трахею. После этого осуществляют следующие мероприятия:
- ребёнка помещают в специальный кувез с постоянной подачей увлажнённого и подогретого кислорода;
- контролируется уровень гемоглобина, эритроцитов, электролитов в крови, билирубина и сахара путём проведения биохимических анализов;
- проводится постоянное наблюдение за показателями работы дыхательной и сердечно-сосудистой систем;
- при необходимости проводят инфузионную терапию солевыми растворами или раствором глюкозы.


Новорождённого ребёнка помещают в кувез и подключают к кислороду, который поступает через маску или назальный зонд
Неотложная помощь при острой гипоксемии
Развитие острой гипоксемии, как правило, возникает при острой дыхательной недостаточности (отёк лёгких, приступ бронхиальной астмы, пневмоторакс, утопление, инородное тело в дыхательных путях). Первая помощь пациенту будет заключаться в освобождении его дыхательных путей от запавшего языка, слизи, инородного тела (если оно в верхних дыхательных путях), рвотных масс. При отсутствии дыхания больному проводят комплекс первичных реанимационных мероприятий (искусственное дыхание «изо рта в рот»).
Если острая гипоксемия произошла в условиях стационара, то пациенту проводят интубацию трахеи и подключают его к аппарату ИВЛ (искусственной вентиляции лёгких).
Медикаментозная терапия
Использование лекарственных средств для устранения гипоксемии опять же зависит от причины, вызвавшей патологическое состояние.
- Антигипоксанты (оксибутират натрия, Цитохром С, Актовегин, Милдронат) — препараты, восстанавливающие окислительно-восстановительные процессы в тканях. Эта группа медикаментов широко применяется при любых видах гипоксемии.
- Антикоагулянты (Варфарин, Гепарин, Синкумар) вводятся для профилактики тромоэмболии лёгочных артерий. При гипоксемии организм начинает компенсаторно повышать количество кровяных телец, что увеличивает риск осложнений тромбозами.
- Препараты для снижения давления в малом круге кровообращения (Но-шпа, Папаверин, Нитроглицерин, Изокет). Применяются с целью предупреждения отёка лёгких.
- Инфузионная терапия (введение солевых растворов NaCl, глюкозы, реополиглюкина). Назначается для улучшения кровотока, предотвращения шока, уменьшения образования тромбов.
- Витаминотерапия (аскорбиновая кислота, витамины группы В). Препараты используются как общеукрепляющие средства, помогающие тканям бороться с кислородным голоданием.
Препараты для лечения гипоксемии — галерея
Кислородотерапия
Оксигенотерапию осуществляют с целью насыщения крови кислородом.
Кислородотерапию проводят до уровня газа в крови 80%, при чрезмерной искусственной оксигенации может произойти угнетение сократительной функции миокарда. Этот вид лечения рекомендуют проводить одновременно с введением антигипоксантов.
Нетрадиционная медицина
Некоторые травы обладают сосудорасширяющими, кроверазжижающими и антиоксидантными свойствами. Кроме того, растения содержат в себе флавоноиды, кератиноиды, которые повышают устойчивость тканей к кислородной недостаточности. К природным антигипоксантам народная медицина относит горную арнику, боярышник, лекарственную календулу, чёрную смородину, хвощ полевой, черноплодную рябину.
- Настой из плодов боярышника. Рекомендуется применять пациентам, склонным к повышенному артериальному давлению. Для приготовления необходимо взять 2 ст. л. плодов растения, залить 1 л кипятка и настоять в течение 8 часов. Принимать по полстакана 4 раза в день.
- Чай из хвоща полевого. Взять чайную ложку измельчённой высушенной травы и залить стаканом кипятка. Оставить на час, затем выпить тёплым. Чай можно принимать 2–3 раза в день. Рецепт противопоказан пациентам с воспалительными заболеваниями почек (нефритами).
- Сок из плодов черноплодной рябины оказывает сосудорасширяющее, антигипоксическое, кроверазжижающее действие. Рекомендуется принимать сок по столовой ложке трижды в день.
Clinical Signs
A patient with acute hypoxaemia will display some or all of the following symptoms;
https://youtube.com/watch?v=Qj3xxNfWsH8%3F
| Sign | Clinical feature | Observation |
|---|---|---|
| Central cyanosis | Blue-ish palor, blue lips | Hypothermic |
| Peripheral shut down | Cool to touch, clammy | Hypothermic |
| Tachypnoea | Increased respiratory rate | >20 breaths per min, appears in distress with breathing |
| Low O2 | Low O2 saturations | |
| Accessory muscle use | Tracheal tug, flared nostrils, bracing through upper limbs | |
| Reduced mental state | Confused, agitated |
Chronic hypoxaemia can occur from chronic lung conditions such as COPD or seep apnoea, but it can also be caused by environmental factors such as frequent flying or living at high altitudes. which can be compensated or uncompensated. The compensation may result in the symptoms to be overlooked initially, however, further disease progression or mild illness such as a chest infection may increase oxygen demand and unmask the existing hypoxaemia.
Признаки кислородного голодания у новорожденного
Кислородное голодание у новорожденных может проявляться следующими признаками:
- выделением мекония до рождения или при родах (средней и тяжелой степени тяжести заболевания);
- ослабленным и нерегулярным дыханием, отсутствием крика;
- цианозом;
- отсутствием пульсации пуповины;
- слабой реакцией на раздражители (при проверке пяточного рефлекса, удалении слизи из дыхательных путей).
О послеродовом дефиците кислорода свидетельствуют следующие явления:
- дрожание конечностей, подбородка при плаче;
- беспокойный сон;
- частый плач, непродолжительный сон;
- беспокойное поведение при кормлении;
- частое срыгивание;
- нистагм.
Симптомы не всегда определяют недостаток кислорода, требуются осмотр педиатра и дополнительная диагностика.
Антенатальная гипоксия
При легкой степени
Кислородное голодание легкой формы не отражается на развитии ребенка, симптомы проходят быстро. Гипоксия терапии не требует.
При тяжелой степени
Гипоксия второй степени при качественном уходе и лечении редко нарушает работу организма. Лечение 1-3 месячного крохи сопровождается сбоями режима сна, тревожностью, тремором подбородка. Тяжелая форма гипоксии грозит серьезными последствиями для малыша: нередки судороги, задержки развития, проблемы головного мозга.
Лечение
Терапия должна быть направлена не только на неотложную помощь, но и на устранение причины, вызвавшей гипоксемию.
Общие рекомендации
- Если гипоксемия связана с недостаточным содержанием кислорода в окружающей среде и функциональное состояние организма нарушено не очень сильно, то следует немедленно устранить причину (проветрить помещение, вывести человека на улицу, сделать ингаляцию кислородом).
- Если речь идёт о гипоксемии средней и тяжёлой степени, со значимыми нарушениями сознания, общего состояния, то такого пациента необходимо госпитализировать для оказания неотложной помощи и диагностики причины данной патологии.
- Если сознание пациента угнетено и произошла остановка дыхания, то доктору потребуется интубировать такого больного для проведения искусственной вентиляции лёгких, а также оказать реанимационные мероприятия.
Первая помощь
При быстром развитии гипоксемии необходимо оказать первую и неотложную помощь пациенту. Среди обязательных мероприятий:
- Обеспечение проходимости дыхательных путей. Освободить рот от инородного тела (если оно локализовано в верхних дыхательных путях), слизи, слюны, устранить западение языка.
- Проведение реанимационных мероприятий при отсутствии дыхания и сердцебиения (непрямой массаж сердца с вентиляцией лёгких способом «рот в рот»).
- Интубирование больного и подключение к аппарату ИВЛ (если состояние развилось при нахождении пациента в больнице).
Медикаментозная помощь
Выбор препаратов зависит не только от степени гипоксемии, но и от причины, вызвавшей её. Как правило, показаны:
- антигипоксическая терапия (Актовегин, Мексидол, Милдронат) — для восстановления баланса окислительно-восстановительных процессов;
- антикоагулянтная терапия (кумарины, Фраксипарин, Гепарин, Пентоксифиллин) – для обеспечения нормальной вязкости крови;
- препараты для профилактики острой сердечной недостаточности (по левожелудочковому типу) и отёка лёгких (Нитроглицерин, Фуросемид, Бензогексоний, Дексаметазон);
- инфузионная терапия — для профилактики ДВС-синдрома, тромбоза лёгочной артерии (физиологический раствор, Инфезол, Гелофузин);
- витамины и общеукрепляющая терапия (витамины группы В, С, никотиновая кислота);
Медикаменты для лечения гипоксемии — галерея

Актовегин — средство, устраняющее недостаток кислорода, проявляющийся при гипоксемии

Беродуал — средство для лечения приступа бронхиальной астмы, которая сопровождается гипоксемией и, как следствие, гипоксией

Инфезол — препарат, используемый в качестве инфузионной терапии при гипоксемии для улучшения вязкости крови

Фраксипарин — антикоагулянтный (профилактика образования тромбов) препарат, используемый при гипоксемии
Кислородная терапия
Ингаляция кислородом производится либо с помощью носового катетера, либо посредством маски. Следует совмещать оксигенотерапию с введением препаратов инфузионной терапией. Проводить процедуру стоит до уровня сатурации (содержания кислорода в крови) — 85%.
Ингаляционная терапия
Для быстрого поступления препарата в лёгкие и системный кровоток довольно часто используется небулайзер — аппарат, который ингалирует раствор капельно и позволяет быстро создать необходимую концентрацию медикамента (Беродуал, Пульмикорт). Применяется при приступах бронхиальной астмы, хронических заболеваниях лёгких, очень популярен в педиатрической практике.

Небулайзер — специальный аппарат для ингаляции, обеспечивающий быстрое поступление лекарства в лёгкие и системный кровоток
Нетрадиционная медицина
Издавна лекарственные растения были хорошим средством для борьбы с гипоксемией благодаря своим антиоксидантным свойствам. Содержание флавоноидов и каратиноидов позволяет травам расширять сосуды, устраняя спазм и гипоксию, и нормализовать вязкость крови, уменьшая степень гипоксемии. Среди таких средств:
- боярышник (для пациентов с гипертонической болезнью);
- сок рябины черноплодной;
- гинкго билоба (нормализует вязкость крови);
- полевой хвощ (противопоказание — патология почек).
Заваривать лекарственные растения необходимо в соответствии с инструкцией и рекомендацией врача, так как нетрадиционная медицина — это специализированное направление, в рамках которого не стоит заниматься самолечением.
Народные средства — галерея

Полевой хвощ применяется для лечения гипоксемии

Боярышник — лекарственное растение, которое нормализует артериальное давление Рябина черноплодная обладает антиоксидантными свойствами
Свято место пусто не бывает
Гиперкапния – повышение уровня углекислого газа (СО2) в крови, гипоксемия – снижение содержания кислорода (О2) там же. Как и почему это происходит?
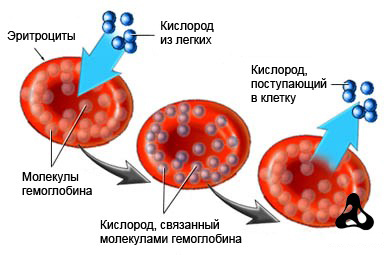
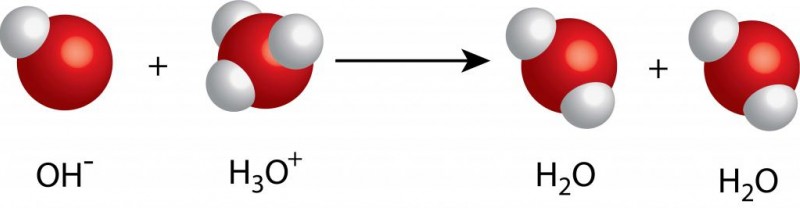
Известно, что транспорт кислорода из легких с артериальной кровью осуществляют красные кровяные тельца (эритроциты), где кислород находится в связанном (но не очень прочно) с хромопротеином (гемоглобином) состоянии. Гемоглобин (Hb), несущий кислород к тканям (оксигемоглобин), по прибытию на место назначения отдает О2 и становится восстановленным гемоглобином (дезоксигемоглобин), способным присоединять к себе тот же кислород, углекислый газ, воду. Но так как в тканях его уже ждет углекислый газ, который нужно с венозной кровью доставить в легкие для выведения из организма, то гемоглобин его и забирает, превращаясь в карбогемоглобин (HbСО2) – тоже непрочное соединение. Карбогемоглобин в легких распадется на Hb, способный соединиться с кислородом, поступившим при вдохе, и углекислый газ, предназначенный для вывода из организма при выдохе.

Схематично эти реакции можно представить в виде химических реакций, которые, возможно, читатель хорошо помнит еще из школьных уроков:
- Hb (в эритроцитах) + О2 (приходит при вдохе с воздухом) → HbО2 – реакция идет в легких, полученное соединение направляется в ткани;
- HbО2 → Hb (дезоксигемоглобин) + О2 – в тканях, которые получают кислород для дыхания;
- Hb + СО2 (отработанный, из тканей) → HbСО2 (карбогемоглобин) – в тканях, образованный карбогемоглобин направляется в малый круг для газообмена и обогащения кислородом;
- HbСО2 (из тканей) → в легкие: Hb (свободен для получения кислорода) + СО2↑ (удаляется с выдохом);
- Hb + О2 (из вдыхаемого воздуха) – новый цикл.
Однако следует отметить, что все так хорошо получается, когда кислорода хватает, избытка углекислого газа нет, с легкими все в порядке – организм дышит чистым воздухом, ткани получают все, что им положено, кислородного голодания не испытывают, образованный в процессе газообмена СО2 благополучно покидает организм. Из схемы видно, что восстановленный гемоглобин (Hb), не имея прочных связей, всегда готов присоединить любой из компонентов (что попадается, то и присоединяет). Если в легких на тот момент окажется кислорода меньше, чем может забрать гемоглобин (гипоксемия), а углекислого газа будет более, чем достаточно (гиперкапния), то он заберет его (СО2) и понесет к тканям с артериальной кровью (артериальная гипоксемия) вместо ожидаемого кислорода. Пониженная оксигенация тканей – прямой путь к развитию гипоксии, то есть, кислородному голоданию тканей.